Skąd się biorą kurzajki
Kurzajki, zwane również brodawkami, to powszechny problem dermatologiczny, który dotyka ludzi w każdym wieku. Choć zazwyczaj niegroźne, mogą być uciążliwe, bolesne, a także stanowić defekt estetyczny. Zrozumienie przyczyn ich powstawania jest kluczowe do skutecznego zapobiegania i leczenia. Głównym winowajcą kurzajek jest wirus brodawczaka ludzkiego, znany jako HPV (Human Papillomavirus).
Istnieje ponad 100 typów wirusa HPV, a niektóre z nich mają predyspozycje do atakowania skóry, wywołując właśnie kurzajki. Wirus ten jest bardzo zaraźliwy i rozprzestrzenia się poprzez bezpośredni kontakt ze skórą osoby zakażonej lub poprzez kontakt z zanieczyszczonymi przedmiotami i powierzchniami. Okres inkubacji, czyli czas od zakażenia do pojawienia się widocznych zmian, może być różny – od kilku tygodni do nawet kilku miesięcy. Warto podkreślić, że nie każdy kontakt z wirusem HPV prowadzi do powstania kurzajki. Dużą rolę odgrywa tutaj kondycja układu odpornościowego człowieka.
Układ immunologiczny zdrowej osoby często jest w stanie skutecznie zwalczyć wirusa, zanim ten zdąży wywołać widoczne zmiany. Osoby z osłabioną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych, czy też po prostu w okresie obniżonej odporności (np. po infekcji), są bardziej podatne na rozwój kurzajek. Poznanie mechanizmów ich powstawania pozwala lepiej zrozumieć, dlaczego niektóre osoby są bardziej narażone na te niechciane zmiany skórne i jak można im przeciwdziałać.
Wpływ wirusa brodawczaka ludzkiego na powstawanie kurzajek
Głównym sprawcą powstawania kurzajek jest zakażenie wirusem brodawczaka ludzkiego (HPV). Ten powszechny wirus ma wiele odmian, a kilkadziesiąt z nich jest odpowiedzialnych za zmiany skórne, w tym właśnie brodawki. Wirus ten atakuje komórki naskórka, powodując ich przyspieszone dzielenie się i nieprawidłowy wzrost, co manifestuje się jako charakterystyczne uwypuklenie na skórze – kurzajka.
Przenoszenie wirusa HPV następuje najczęściej drogą kontaktową. Wystarczy bezpośredni kontakt skóry z osobą zakażoną, która posiada aktywne zmiany skórne, aby doszło do infekcji. Wirus może również przetrwać na powierzchniach, z którymi miała kontakt osoba zakażona, takich jak ręczniki, podłogi w miejscach publicznych (zwłaszcza wilgotnych, jak baseny czy siłownie), czy wspólne przybory higieniczne. Szczególnie narażone są miejsca, gdzie skóra jest uszkodzona – drobne skaleczenia, otarcia czy pęknięcia naskórka stanowią „wrota” dla wirusa.
Po wniknięciu wirusa do organizmu, zaczyna się okres inkubacji, który może trwać od kilku tygodni do nawet kilku miesięcy. W tym czasie wirus namnaża się w komórkach naskórka, nie dając jeszcze widocznych objawów. Dopiero po pewnym czasie dochodzi do rozwoju kurzajki. Ważnym aspektem jest fakt, że obecność wirusa HPV w organizmie nie zawsze prowadzi do rozwoju brodawek. Dużą rolę odgrywa tutaj indywidualna odpowiedź immunologiczna. Silny układ odpornościowy jest w stanie skutecznie zwalczyć wirusa, zanim ten zdąży spowodować widoczne zmiany. Dlatego osoby z osłabioną odpornością, na przykład w wyniku chorób, stresu, niedoboru snu czy stosowania pewnych leków, są bardziej podatne na rozwój kurzajek.
Czynniki zwiększające ryzyko rozwoju kurzajek
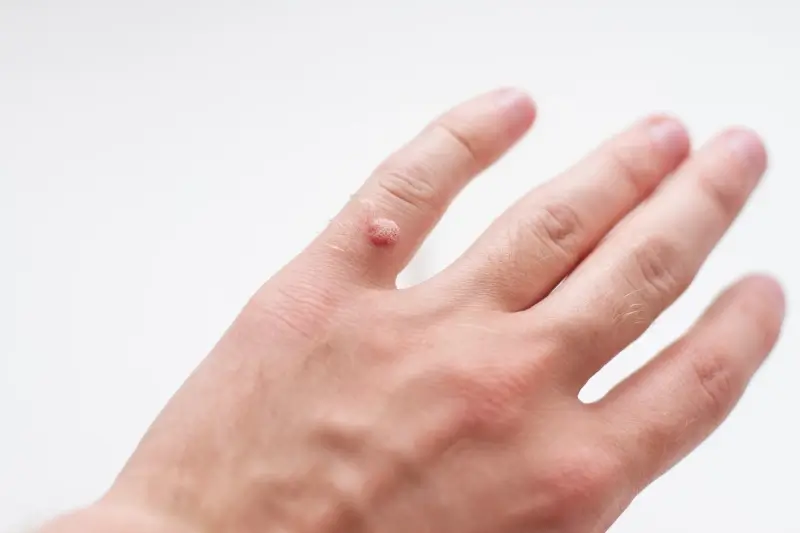
Kolejnym ważnym czynnikiem jest wilgotne środowisko. Wirus HPV doskonale rozwija się w ciepłym i wilgotnym otoczeniu. Dlatego miejsca takie jak baseny, sauny, siłownie, a także często mokre dłonie i stopy, stanowią idealne warunki do rozprzestrzeniania się wirusa. Długotrwałe narażenie na wilgoć może również osłabiać barierę ochronną skóry, ułatwiając wirusom wnikanie do organizmu.
Uszkodzenia skóry, nawet te niewielkie, takie jak skaleczenia, otarcia, pęknięcia czy zadrapania, stanowią otwarte „wrota” dla wirusa. W miejscach, gdzie naturalna bariera ochronna skóry jest naruszona, wirus HPV ma znacznie łatwiejszą drogę do wniknięcia i rozpoczęcia infekcji. Dbanie o higienę i szybkie opatrywanie nawet drobnych ran jest zatem ważnym elementem profilaktyki. Niektóre rodzaje aktywności fizycznej, szczególnie te uprawiane w miejscach publicznych, takich jak pływanie czy ćwiczenia na siłowni, zwiększają ryzyko kontaktu z wirusem. Dzielenie się ręcznikami, obuwiem czy akcesoriami sportowymi może ułatwiać przenoszenie wirusa.
Rozprzestrzenianie się kurzajek w różnych częściach ciała
Kurzajki mogą pojawić się praktycznie w każdym miejscu na ciele, ale niektóre lokalizacje są bardziej narażone na ich rozwój i rozprzestrzenianie się. Najczęściej spotykamy je na dłoniach i stopach. Na dłoniach często lokalizują się na grzbietach palców, w okolicy paznokci, a także na opuszkach. Na stopach, szczególnie w miejscach narażonych na ucisk i tarcie obuwia, mogą przybierać formę brodawek podeszwowych, które bywają bolesne i utrudniają chodzenie.
W miejscach narażonych na kontakt z wodą i wilgocią, takich jak wspomniane już baseny czy prysznice, wirus HPV może łatwo przenosić się na skórę. To tłumaczy, dlaczego kurzajki często pojawiają się na stopach, zwłaszcza między palcami, lub na dłoniach, które mają kontakt z zanieczyszczonymi powierzchniami. Warto pamiętać, że mechaniczne drażnienie kurzajki, na przykład podczas golenia czy drapania, może prowadzić do jej rozprzestrzeniania się. Wirus może być wówczas przenoszony na inne partie skóry, powodując pojawienie się nowych zmian. Czasami mówi się o tzw. „samozakażeniu”, gdy wirus z istniejącej kurzajki dostaje się na inne obszary skóry tej samej osoby.
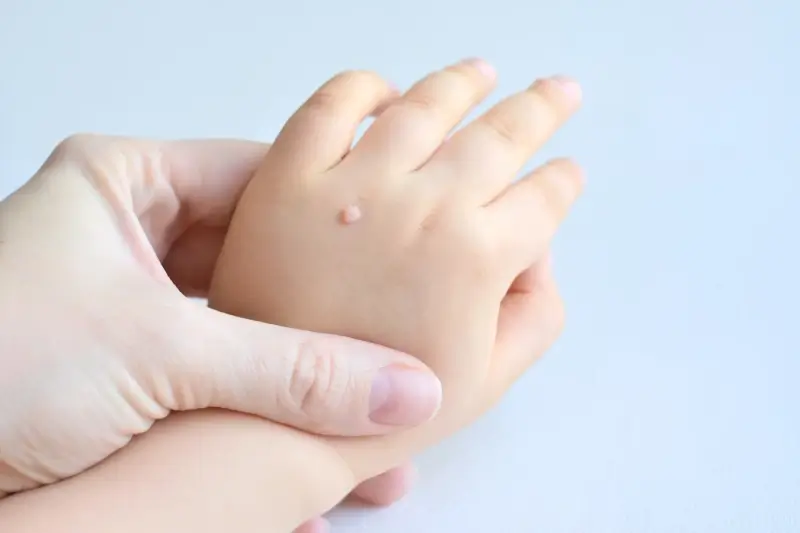
Szczególną uwagę należy zwrócić na okolice intymne. Chociaż brodawki w tych miejscach często mają inne podłoże (związane z przenoszeniem wirusa HPV drogą płciową), to jednak ogólna zasada przenoszenia przez kontakt pozostaje aktualna. Należy unikać kontaktu z potencjalnie zakażonymi powierzchniami, a także dbać o higienę intymną. W przypadku dzieci, kurzajki mogą pojawić się na twarzy, co jest często związane z przenoszeniem wirusa przez dotykanie twarzy brudnymi rękami, na przykład po zabawie w piaskownicy lub kontakcie z innymi dziećmi. Ważne jest, aby nauczyć dzieci unikania drapania i dotykania istniejących brodawek, aby zapobiec ich rozprzestrzenianiu.
Profilaktyka i zapobieganie powstawaniu nowych kurzajek
Skuteczna profilaktyka przeciwko kurzajkom opiera się przede wszystkim na minimalizowaniu kontaktu z wirusem brodawczaka ludzkiego i wzmacnianiu naturalnej odporności organizmu. Pierwszym i najważniejszym krokiem jest dbanie o higienę osobistą. Regularne mycie rąk, szczególnie po powrocie do domu, po skorzystaniu z toalety publicznej, czy przed posiłkiem, znacząco redukuje ryzyko przeniesienia wirusa. Używanie własnych ręczników, obuwia i akcesoriów osobistych to kolejna ważna zasada, szczególnie w miejscach publicznych.
W miejscach narażonych na kontakt z wirusami, takich jak baseny, siłownie czy publiczne prysznice, zaleca się noszenie obuwia ochronnego. Chroni ono stopy przed bezpośrednim kontaktem z zakażonymi powierzchniami. Unikanie chodzenia boso w tych miejscach jest kluczowe, zwłaszcza dla osób z tendencją do powstawania kurzajek. Dbanie o skórę, utrzymywanie jej nawilżonej i chronienie przed uszkodzeniami, również stanowi ważny element profilaktyki. Suche i pękające naskórek jest bardziej podatne na infekcje. Regularne stosowanie kremów nawilżających, zwłaszcza po kąpieli, może pomóc w utrzymaniu skóry w dobrej kondycji.
Wzmacnianie układu odpornościowego jest fundamentem profilaktyki przeciwko wielu infekcjom, w tym kurzajkom. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, odpowiednia ilość snu, regularna aktywność fizyczna oraz unikanie stresu, to czynniki, które wspierają prawidłowe funkcjonowanie układu immunologicznego. W przypadku osób szczególnie narażonych lub z nawracającymi problemami z kurzajkami, lekarz może rozważyć szczepienie przeciwko niektórym typom wirusa HPV, które są odpowiedzialne za powstawanie brodawek. Chociaż szczepienia te są głównie skierowane przeciwko odmianom wirusa powodującym raka, mogą one również częściowo chronić przed niektórymi typami brodawek. Ważne jest, aby pamiętać, że szczepienia nie chronią przed wszystkimi typami HPV, dlatego pozostałe metody profilaktyki nadal pozostają istotne.
Rodzaje kurzajek i ich charakterystyczne cechy wizualne
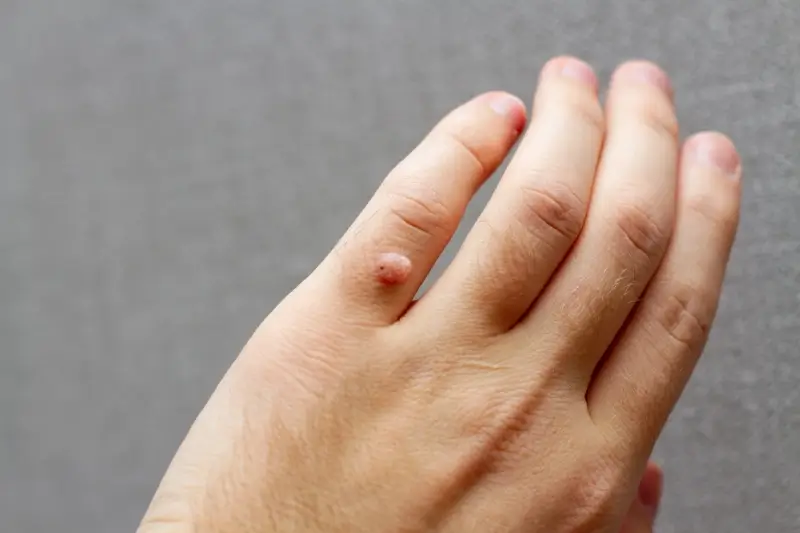
Kurzajki, choć wszystkie wywoływane są przez wirus HPV, mogą przyjmować różne formy w zależności od lokalizacji na ciele i typu wirusa, który je spowodował. Zrozumienie tych różnic jest pomocne w ich identyfikacji i doborze odpowiedniej metody leczenia. Najbardziej klasyczną postacią są kurzajki zwykłe, znane również jako brodawki zwykłe. Zazwyczaj pojawiają się na dłoniach, palcach i łokciach. Mają twardą, szorstką powierzchnię, często z widocznymi czarnymi punkcikami, które są zatkanymi naczyniami krwionośnymi. Mogą być pojedyncze lub występować w skupiskach.
Kolejnym częstym typem są kurzajki podeszwowe, które rozwijają się na podeszwach stóp. Ze względu na nacisk podczas chodzenia, zazwyczaj nie wyrastają ponad powierzchnię skóry, ale wrastają do środka, powodując ból. Ich powierzchnia jest często szorstka, a widoczne czarne punkciki mogą być mniej wyraźne. Zdarza się, że kurzajka podeszwowa może być otoczona przez drobne, białawe grudki, co odróżnia ją od zwykłego odcisku.
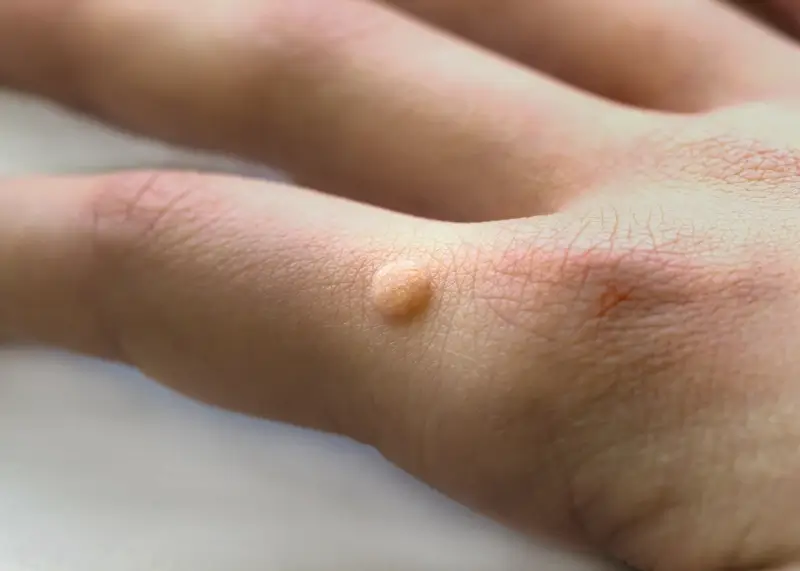
Kurzajki płaskie, jak sama nazwa wskazuje, są płaskie i gładkie. Często pojawiają się na twarzy, rękach i nogach. Mają kolor skóry lub są lekko brązowawe i mogą występować w dużych ilościach, tworząc skupiska. Wirus HPV, który je wywołuje, jest inny niż ten odpowiedzialny za kurzajki zwykłe, a także mają one tendencję do szybkiego rozprzestrzeniania się, zwłaszcza w miejscach uszkodzenia skóry.
Kurzajki nitkowate, czyli tzw. palczaste, charakteryzują się wydłużonym, nitkowatym kształtem. Najczęściej pojawiają się na twarzy, szczególnie wokół ust, nosa i oczu. Są delikatne i mogą być trudniejsze do usunięcia ze względu na ich lokalizację i cienką strukturę. Warto również wspomnieć o kurzajkach mozaikowych, które są grupą drobnych, ściśle przylegających do siebie brodawek, tworzących większą, płaską zmianę. Często pojawiają się na stopach i mogą być mylone z odciskami.
Potencjalne konsekwencje nieleczonych kurzajek i ich wpływ
Chociaż kurzajki są zazwyczaj łagodne i wiele z nich może samoistnie ustąpić po pewnym czasie, ich nieleczenie może prowadzić do szeregu nieprzyjemnych konsekwencji. Przede wszystkim, kurzajki mogą być źródłem dyskomfortu i bólu. Szczególnie brodawki podeszwowe, ze względu na lokalizację i ucisk podczas chodzenia, mogą znacząco utrudniać codzienne funkcjonowanie i prowadzić do problemów z postawą. Ból może również występować w przypadku brodawek zlokalizowanych w miejscach narażonych na tarcie, na przykład na palcach dłoni czy w okolicy paznokci.
Nieleczone kurzajki mają również tendencję do rozprzestrzeniania się. Wirus HPV jest wysoce zaraźliwy, a drapanie, gryzienie czy nawet dotykanie istniejącej brodawki może prowadzić do pojawienia się nowych zmian na skórze tej samej osoby, a także do zarażenia innych. Ten proces, zwany autoinkokulacją, może sprawić, że problem staje się coraz trudniejszy do opanowania. Rozległe skupiska kurzajek mogą być nie tylko uciążliwe, ale także stanowić znaczący problem estetyczny, wpływając na samoocenę i komfort psychiczny osoby dotkniętej problemem.
W rzadkich przypadkach, nieleczone kurzajki mogą prowadzić do wtórnych infekcji bakteryjnych, szczególnie jeśli skóra jest uszkodzona lub dochodzi do stanów zapalnych. Rany powstałe w wyniku drapania lub urazów kurzajek mogą stać się wrotami dla bakterii, co może wymagać dodatkowego leczenia. Choć większość brodawek jest łagodna, istnieje bardzo małe ryzyko, że niektóre typy wirusa HPV związane z kurzajkami, w bardzo rzadkich przypadkach, mogą być związane z rozwojem zmian przednowotworowych lub nowotworowych, szczególnie w okolicach narządów płciowych (chociaż te są zwykle wywoływane przez inne typy wirusa HPV). Dlatego, mimo że samoistne ustąpienie jest możliwe, konsultacja z lekarzem w celu ustalenia diagnozy i ewentualnego leczenia jest zawsze zalecana, zwłaszcza gdy kurzajki są liczne, bolesne, szybko się rozprzestrzeniają lub nie ustępują samoistnie.
Leczenie kurzajek domowymi sposobami i wizyta u lekarza
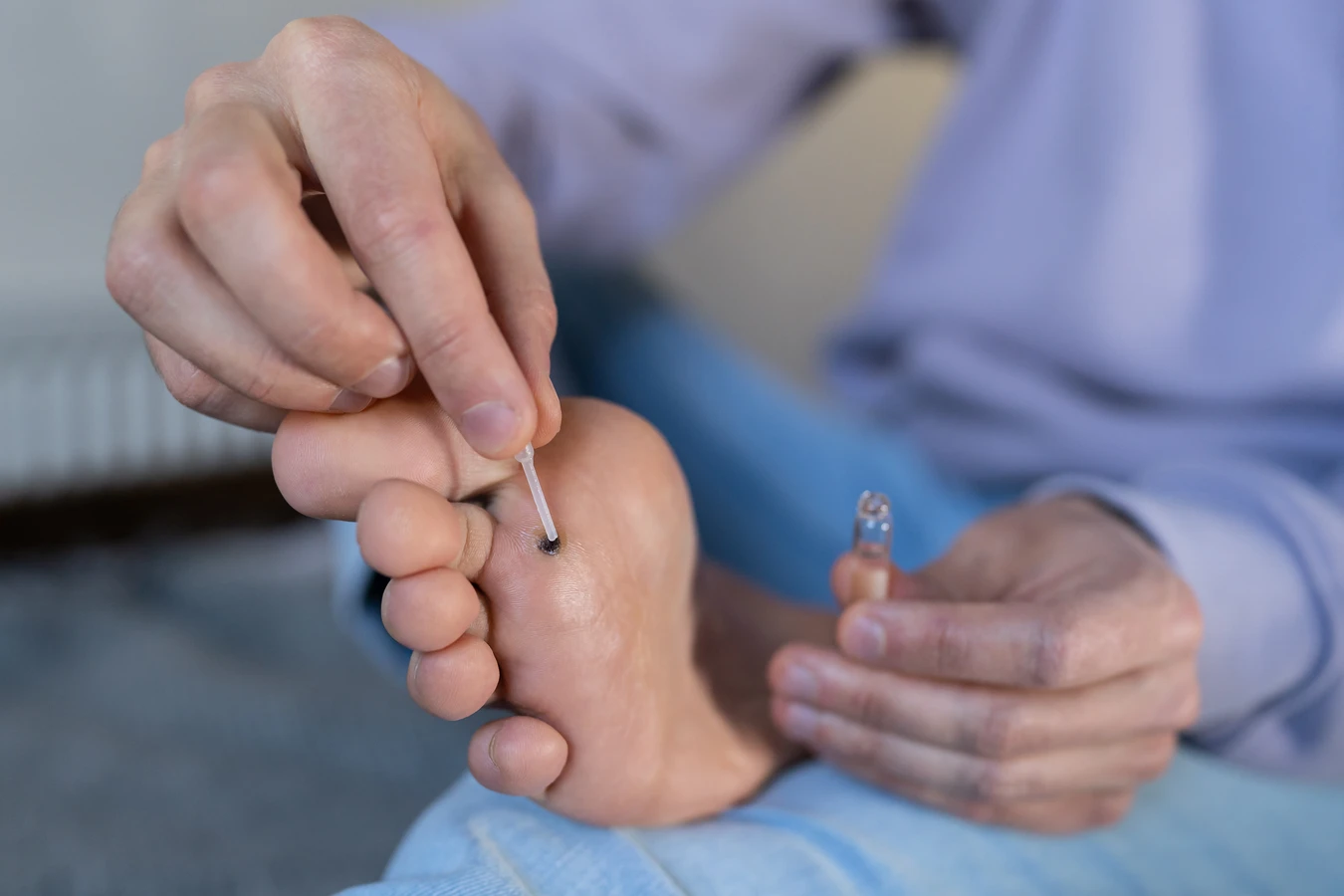
Leczenie kurzajek jest możliwe zarówno za pomocą metod domowych, jak i profesjonalnych, oferowanych przez lekarza. Wiele osób decyduje się na rozpoczęcie terapii od sposobów domowych, które są zazwyczaj mniej inwazyjne i dostępne bez recepty. Jedną z najpopularniejszych metod jest stosowanie preparatów zawierających kwas salicylowy lub kwas mlekowy. Dostępne są w formie płynów, żeli lub plastrów. Działają one poprzez stopniowe złuszczanie i osłabianie tkanki kurzajki.
Innym popularnym domowym sposobem jest krioterapia przy użyciu dostępnych w aptekach preparatów do zamrażania kurzajek. Działają one na podobnej zasadzie jak zabiegi lekarskie, powodując zniszczenie tkanki wirusowej poprzez niską temperaturę. Należy jednak pamiętać, że metody domowe wymagają cierpliwości i systematyczności, a ich skuteczność może być zmienna. Ważne jest, aby ściśle przestrzegać instrukcji producenta, aby uniknąć podrażnień lub uszkodzenia zdrowej skóry.
W przypadku braku skuteczności metod domowych, uporczywych, bolesnych lub szybko rozprzestrzeniających się kurzajek, niezbędna jest wizyta u lekarza, najczęściej dermatologa. Lekarz może zaproponować bardziej zaawansowane metody leczenia. Krioterapia w gabinecie lekarskim, z użyciem ciekłego azotu, jest zazwyczaj bardziej skuteczna i szybsza niż metody domowe. Inne metody obejmują elektrokoagulację (wypalanie kurzajki prądem), laseroterapię, czy też chirurgiczne wycięcie zmiany. W niektórych przypadkach lekarz może zalecić stosowanie leków na receptę, na przykład zawierających silniejsze kwasy lub immunomodulatory.
Warto również wspomnieć o możliwościach leczenia farmakologicznego w postaci maści czy kremów, które mają za zadanie stymulować układ odpornościowy do walki z wirusem HPV. Wybór metody leczenia zależy od rodzaju, lokalizacji i wielkości kurzajki, a także od indywidualnej sytuacji pacjenta. Lekarz jest w stanie ocenić wszystkie te czynniki i dobrać najbezpieczniejszą i najskuteczniejszą terapię. Niezależnie od wybranej metody, kluczowe jest zachowanie cierpliwości i konsekwencji w leczeniu, a także stosowanie się do zaleceń lekarza.